– Magnesio y control del dolor posoperatorio.
27/08/2013 Deja un comentario
 Perioperative magnesium infusion and postoperative pain.
Perioperative magnesium infusion and postoperative pain.
Wilder-Smith CH, Knopfli R, Wilder-Smith OH.
Acta Anaesthesiol Scand 1997;41:1023-1027.
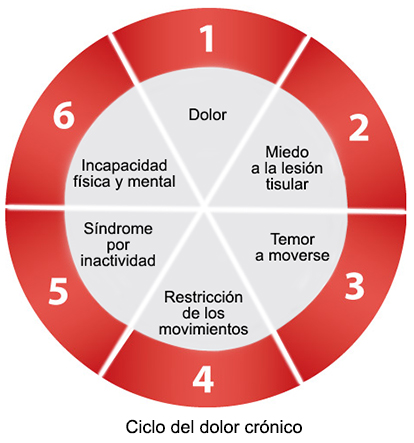
Y decía Holler: …el magnesio disminuyó el consumo de oxígeno significativamente y puede tener indicación para controlar el escalofrío en el postoperatorio inmediato. Al compararse con los otros dos grupos el sulfato de magnesio fue el fármaco que produjo la menor reducción en el consumo de oxígeno.
Asimismo decía Rama Maceiras: …la mayoría de las lesiones cerebrales, parecen asociarse a hipomagnesemia, y algunos autores sugieren que mantener los niveles normales, sería un aspecto necesario en el tratamiento de estos pacientes. Su eficacia en el ACV isquémico fue evaluada en el ensayo IMAGES, en cerca de 2400 pacientes, a los que se administró magnesio o placebo en las 12 h siguientes a un ACV isquémico.
Dr. Ramón Eloy Perdomo.
Anestesiólogo cubano.
Correo: perdo@infomed.sld.cu




















Comentarios recientes